После теракта в «Крокусе» россияне хотели помочь пострадавшим и выстроились в километровые очереди на сдачу крови. Но не все из них были готовы к донации, а главное, не все знают, что на этом их доброе дело не заканчивается: например, если не вернуться в донорский пункт в течение полугода, сданную кровь просто выбросят.
«Новая-Европа» рассказывает, как устроено донорство в России, и напоминает, что кровь нужна всегда, а не только после крупных катастроф и трагедий. Сдавать можно не только цельную кровь, но и ее компоненты (плазму и тромбоциты), а еще стоит вступить в регистр доноров костного мозга: однажды вы можете спасти жизнь смертельно больному человеку.
Человечество до сих пор не умеет синтезировать искусственную кровь, так что пока помочь больному или пострадавшему человеку может только другой человек.
По данным российского Федерального медико-биологического агентства (ФМБА России), за три дня после теракта в «Крокус Сити Холле» более 24 тысяч россиян из 86 регионов пришли безвозмездно сдать свою кровь. Основной наплыв был на выходных, 23 и 24 марта, но и в последующие дни в донорских центрах наблюдались толпы людей.
— Конечно, в пятницу это [теракт] случилось, в субботу народ побежал, — говорит в понедельник, 25 марта, женщина, стоящая передо мной в длинной очереди Центра крови ФМБА. — Сейчас еще ничего, в субботу мы даже внутрь зайти не могли, стояли три часа на улице под дождем.
— Сегодня народу мало по сравнению с выходными, — подтверждают в регистратуре.
Хотя в коридорах Центра не протолкнуться. Я десять лет сдаю здесь кровь и никогда не видел такого ажиотажа.
Сдать кровь
Многие, как женщина передо мной, сегодня пришли повторно: они никогда до этого не сдавали кровь и в выходные получили отвод от донорства из-за несоблюдения диеты.
— Я съела всего три орешка на завтрак, а меня домой отправили. Сказали, кровь будет мутная, мы ее выльем, — рассказывает женщина. — Там много кого разворачивали, никто в очереди не знал, что нужна какая-то диета.
Накануне сдачи крови, действительно, нужно воздержаться от жирной, острой и копченой пищи, мяса, рыбы, яиц, молочных продуктов, масла, шоколада, орехов, а утром легко позавтракать хлебом, овощами или фруктами [подробнее о режиме питания перед донацией можно почитать здесь].
— Иначе будет хилез крови, она будет жирная, белесая и никуда не пойдет, — объясняет медсестра, берущая у доноров лабораторные анализы. — Хилезная кровь даже не даст провести анализ на ВИЧ или гепатит.
В коридоре Центра висят подробные памятки о том, как подготовиться к сдаче крови. Например, за час до донации нельзя курить, за три дня нужно исключить прием некоторых лекарств вроде аспирина и анальгетиков, а за двое суток прекратить пить алкоголь (в том числе пиво — это почему-то указано отдельно).

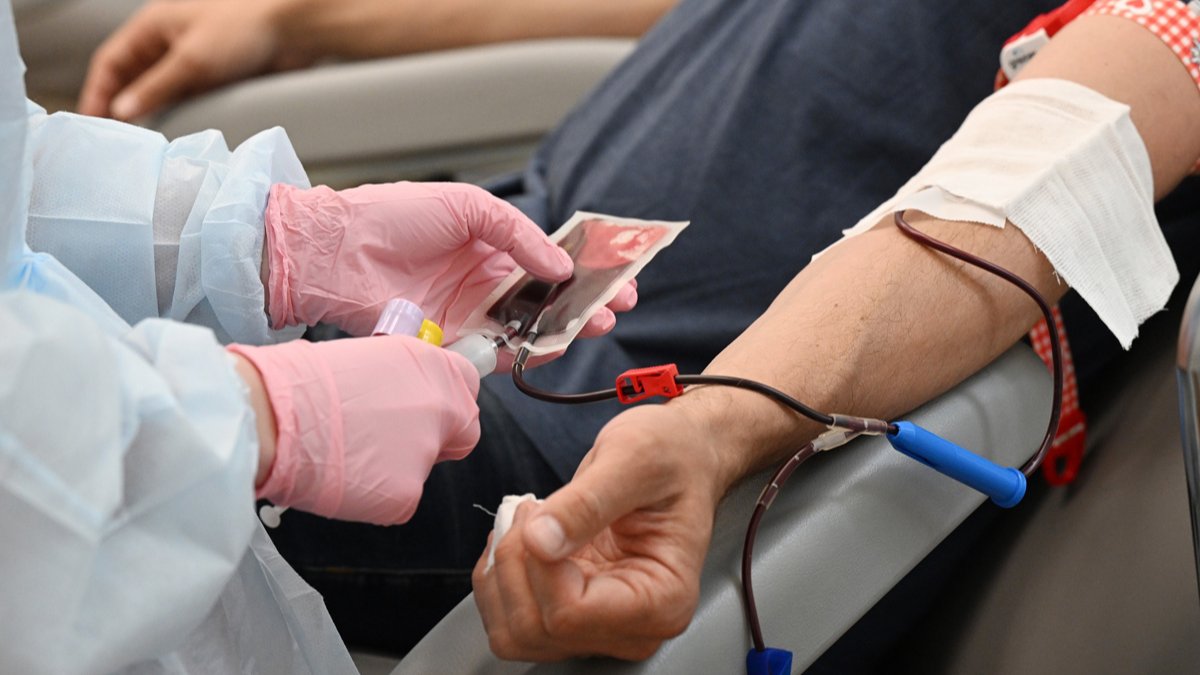
Очередь из желающих сдать кровь для помощи пострадавшим от теракта в «Крокус Сити Холле», 23 марта 2024 года. Фото: Дмитрий Духанин / Коммерсантъ / Sipa USA / Vida Press
— Я в субботу до полпятого тут простоял, ничего не емши. А меня развернули, потому что я выпил! Я вообще пью на регулярной основе, — рассказывает пожилой мужчина в очереди. — Вот пришлось вернуться через два дня.
Оказывается, мужчине 65 лет, хотя, как правило, донором можно стать до 50 лет.
— И что? С нами в очереди тогда стоял старичок лет семидесяти. И ничего, взяли, как не взять, человек помочь пришел.
Намного важнее нижний возрастной порог (18 лет), вес (не меньше 50 кг) и состояние здоровья. Абсолютными противопоказаниями к донорству являются инфекционные заболевания (например, СПИД, сифилис, туберкулез), паразитарные (токсоплазмоз и другие) и соматические болезни (онкология, болезни крови, органов дыхания, пищеварения). Временный отвод от донации могут выдать, если вы беременны или кормите грудью, недавно были в экзотической стране, в течение года сделали татуировку или пирсинг, болеете простудой или принимаете антибиотики. (Полный перечень противопоказаний можно посмотреть здесь).
Если же вы здоровый совершеннолетний россиянин, сдать кровь вы можете по утрам в больницах, центрах крови, медицинских институтах, научно-исследовательских центрах и на станциях переливания крови в вашем городе. Для этого понадобится паспорт и СНИЛС.
Сначала вас попросят заполнить анкету: перечислить хронические болезни и лекарства, которые вы принимаете. Затем у вас возьмут экспресс-анализ крови из пальца и отправят к терапевту проверить давление, вес и общее состояние. После — сладкий чай с печеньем и сама донация, которая занимает 10–15 минут. На всё про всё обычно уходит около часа. Даже за безвозмездное донорство гражданам РФ полагается денежная компенсация в размере 5% от прожиточного минимума и два официальных выходных (полный перечень законов, регулирующих донорство в России, можно посмотреть здесь; подробнее обо всём, что связано со сдачей крови, можно узнать в Службе крови, Центре крови ФМБА России или в благотворительных организациях, например, в фонде «Подари жизнь»).
Сдать плазму и тромбоциты
Несмотря на то что в большинстве случаев у доноров берут цельную кровь, сегодня ее редко переливают пациентам в таком виде. Чаще всего для дальнейшего использования кровь разделяют на компоненты: эритроциты, тромбоциты, лейкоциты и плазму.
Плазма — это жидкая часть крови, состоящая из воды, солей и белков; ее можно сдавать отдельно, и в первые дни после теракта в Центре крови некоторым донорам предлагают сдать именно ее.
— Тем, кто пострадал [во время теракта в «Крокусе»], плазма тоже нужна, у всех же разные травмы, — говорит медсестра, прокалывая мне вену. — У кого ожоги, тем вообще сразу плазму вливают.
Мою кровь прогоняют через специальный аппарат — клеточный сепаратор, который отделяет желтоватую плазму от клеток крови и собирает ее в стерильный пакет. Затем ставшую багровой кровь смешивают с физраствором и вливают обратно мне в вену. Вся процедура длится около 30 минут, за которые удается получить больше полулитра плазмы — это в два-три раза больше, чем при обычной донации крови.
Плазма — крайне ценный для медицины компонент крови. Из нее получают так называемые терапевтические белки: альбумин (его вводят при шоковых состояниях, ожогах и кровотечениях), иммуноглобулин (нужен при трансплантации органов или при лечении аутоиммунных заболеваний, клещевого энцефалита, столбняка) и другие препараты крови, которые, например, контролируют ее свертываемость. На изготовление этих препаратов уходит около года. Дело в том, что в плазме могут находиться возбудители опасных инфекций (СПИД, вирусный гепатит, сифилис), которые не всегда можно обнаружить в анализе непосредственно перед донацией.
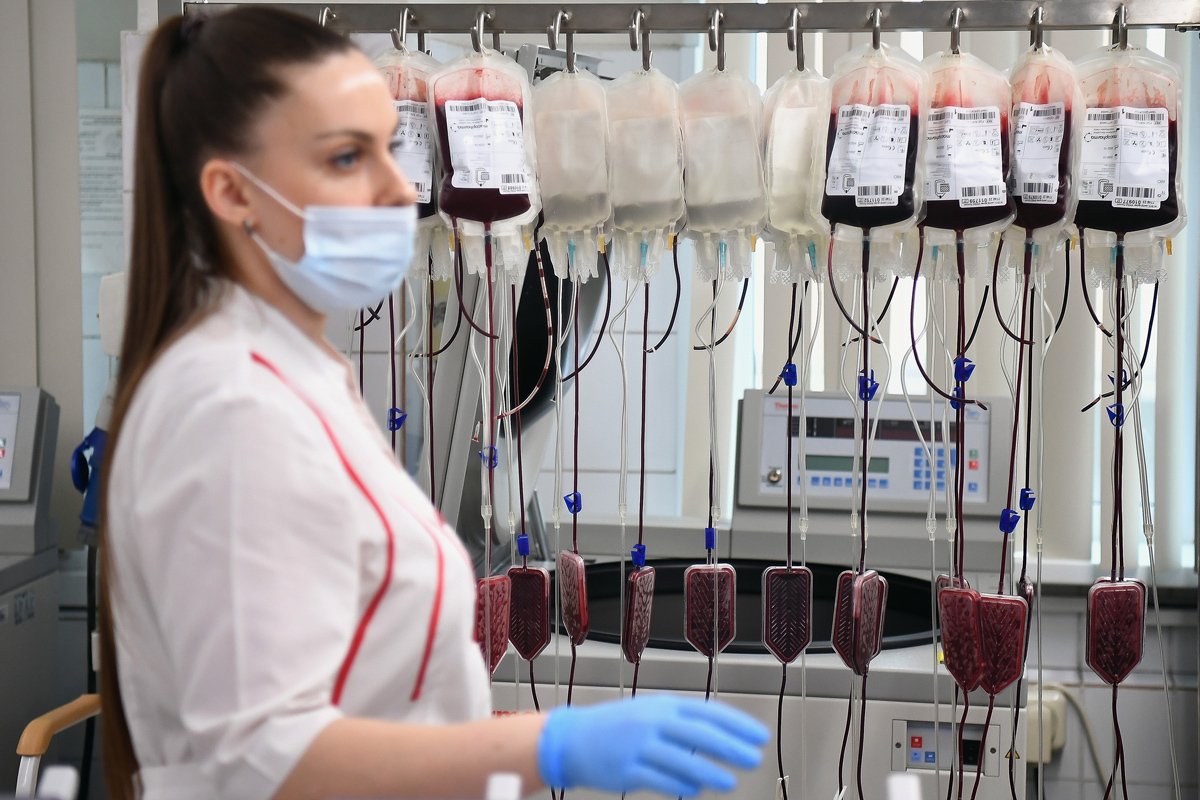
Работа Центра крови Федерального медико-биологического агентства (ФМБА) России в преддверии Национального дня донора, Москва, 18 апреля 2023 года. Фото: Иван Водопьянов / Коммерсантъ / Sipa USA / Vida Press
После кроводачи донорскую кровь и плазму замораживают и на нескольких месяцев отправляют на карантин. Использовать их смогут только после того, как донор вернется в то же учреждение и сдаст повторный анализ на инфекции. Поэтому очень важно, чтобы в течение четырех-шести месяцев донор снова дал о себе знать — сдал или просто проверил кровь там же, где совершил донацию. Иначе донорский материал просто выбросят.
Это особенно важно знать донорам-новичкам, которые наводнили донорские пункты после теракта в «Крокусе».
— Более 50% тех, кто к нам пришел, сделали это в первый раз, — говорит глава Центра крови ФМБА Ольга Македонская.
Она стоит в зале ожидания для доноров, на нее направлено несколько телекамер и микрофонов федеральных телеканалов. Журналисты интересуются, помогла ли уже кому-то кровь, сданная в выходные.
— Нет, наше учреждение выдавало компоненты крови, заготовленные заранее, — отвечает Македонская, объясняя, что напрямую кровь почти никогда не переливают. — А сейчас мы пополняем запасы, создаем резервы.
Как выяснится позже, благодаря волне донорского энтузиазма в первые три дня после теракта по всей стране было заготовлено 10 тонн цельной крови и почти 2 тонны плазмы.
— Мы отправляем кровь на длительное хранение, пополняем криобанки Службы крови, — продолжает Македонская. — Сегодня уже возможно замораживание компонентов крови на срок до 15 лет. Это при том, что в обычных условиях некоторые клетки живут всего несколько дней.
Речь об эритроцитах и тромбоцитах, в которых тоже нуждаются многие больные. Но если плазму можно хранить долго и выдавать по необходимости, эритроцитарную или тромбоцитарную массу нельзя запасти впрок: их приходится переливать почти сразу после забора крови у донора. Здесь действуют свои протоколы безопасности. Например, срок жизни тромбоцитов — всего несколько дней, поэтому донорские пункты берут их только у постоянных доноров (из-за регулярных анализов это наиболее здоровый контингент) и только по заявкам из больниц, которые от раза к разу заказывают необходимый объем.
Так делает, например, Боткинская больница в Москве. Здесь в онкологическом отделении лежат пациенты, которые нуждаются в постоянном вливании компонентов крови: своих им не хватает из-за поражений костного мозга. Из окна палаты на седьмом этаже как раз видна вертолетная площадка Флагманского центра экстренной помощи, на которую с вечера пятницы (22 марта) вертолеты привозили пострадавших в теракте. Отсюда же в субботу и воскресенье открывался вид на километровую очередь, огибавшую целый квартал: несмотря на непогоду, люди до вечера приезжали сдать кровь в расположенный по соседству Центр крови имени О. К. Гаврилова.
— Пусть радуются, что им дают кровь. Это сейчас очень ценный материал, — бормочет себе под нос медсестра, подвозя к одному из онкологических пациентов капельницу с фиолетово-красным тромбоконцентратом. — Из-за войны крови мало, много запасов уходит на фронт. Сколько нам раньше приходило [компонентов крови], и сколько сейчас — это небо и земля. А бывает, что прямо с фронта приезжают к нам и выгребают все запасы подчистую.
Это при том, что в России и так не хватает доноров: чтобы полностью закрыть потребности системы здравоохранения, на 1000 россиян должно приходиться 40 доноров, а у нас их в среднем 13. И даже если у некоторых учреждений — например, у того же Центра крови ФМБА — донорский светофор часто горит зеленым (это значит, что там имеются достаточные запасы крови), в других больницах и центрах он может быть желтым или красным, сигнализируя о нехватке одной или нескольких групп крови.

Фото: Иван Водопьянов / Коммерсантъ / Sipa USA / Vida Press
После трагедии в «Крокусе», в которой погибли и пострадали сотни людей, многие россияне почувствовали, что их гражданский долг — поделиться с жертвами теракта кровью. Но другим их согражданам кровь нужна всегда. Каждый день случаются дорожные аварии, тяжелые роды и сложные операции. Ежегодно около миллиона россиян нуждаются в препаратах, получаемых из человеческой плазмы, а сотни тысяч пациентов с наследственными заболеваниями, болезнями крови и раком — в переливании компонентов крови. Причем тысячам не помогает даже оно: им нужна пересадка костного мозга.
Больные со злокачественными заболеваниями крови, с тяжелой анемией, с нарушением свертываемости крови и с другими патологиями, угрожающими жизни, нуждаются в трансплантации гемопоэтических стволовых клеток костного мозга (не путать со спинным!). Костный мозг — это губчатая ткань, которая находится внутри костей и является основой кроветворной и иммунной систем организма: именно здесь образуются эритроциты, тромбоциты и лейкоциты. Ежегодно в России из-за патологий костного мозга жизнь более чем 5 000 пациентов оказывается под угрозой. Их можно спасти пересадкой кроветворных стволовых клеток здорового донора, которые полностью заместят костный мозг реципиента и перезапустят механизм производства крови и иммунных клеток.
Почти любой здоровый совершеннолетний россиянин до 45 лет может встать на учет в цифровую базу доноров костного мозга, с которой постоянно сверяются медицинские учреждения в поисках совпадений. Вероятность найти совместимого донора среди родственников больного составляет всего 10–20%, поэтому зачастую общенациональный регистр остается единственным шансом на выживание. В России он очень невелик:
на 145 миллионов человек — всего около 300 тысяч потенциальных доноров (для сравнения: на 340 миллионов населения США приходится больше 9 миллионов доноров).
Обращение в зарубежные регистры обходится в десятки тысяч долларов, и как следствие трансплантации дожидаются всего 10% нуждающихся в ней россиян. При этом регистрация в базе не требует никаких усилий и сама по себе ни к чему не обязывает.
В России самые крупные регистры — Федеральный регистр доноров костного мозга и Национальный регистр доноров костного мозга. У каждого из них есть свой список рекрутинговых центров, в которые можно подать заявку лично или через Госуслуги. Здесь также придется пообщаться с врачом и заполнить анкету, чтобы убедиться, что противопоказаний к донорству нет (полный список наследственных, хронических и острых заболеваний, с которыми нельзя сдавать костный мозг, здесь).
Затем надо будет сдать образец биологического материала: кровь из вены или мазок эпителия со слизистой щеки. Это нужно для HLA-типирования, то есть определения иммунологической совместимости донора и потенциального реципиента. Результат загрузят в специальную информационную систему, и, если однажды ваши антигены HLA совпадут с антигенами тяжелобольного пациента, с вами свяжутся и предложат стать донором. Правда, вероятность, что это произойдет, составляет меньше 1% и не превышает 1:10 000.
Фото: Иван Водопьянов / Коммерсантъ / Sipa USA / Vida Press
В случае если ваш костный мозг всё же кому-то подойдет, вас ждет повторное HLA-типирование и полное обследование организма. Вы можете отказаться от донации по любой причине и практически на любом этапе, главное — не позже, чем за десять дней до трансплантации. Дело в том, что реципиент в ожидании пересадки проходит агрессивную химиотерапию, так что к этому моменту его кроветворная и иммунная системы будут практически полностью уничтожены. Если не заместить их донорским костным мозгом, пациент с большой вероятностью умрет.
Сама донация может проходить в двух форматах. Первый и до недавнего времени единственный формат — это пункция непосредственно костного мозга из тазовой кости: под общим наркозом вам прокалывают кость специальной иглой и отбирают не более 5% ткани. Второй способ не требует наркоза и похож на стандартную кроводачу, но длится дольше. Поскольку для пересадки нужен не весь костный мозг, а находящиеся в нем стволовые клетки, ученые нашли способ на время «выгонять» их в кровоток донора, чтобы потом просто отобрать их из венозной крови. Перед донацией вам придется несколько дней принимать лекарство, которое стимулирует такой выброс; затем вас на четыре-шесть часов подключат к клеточному сепаратору, который отделит нужные клетки, а остальную кровь вернет вам. Донор сам выбирает, каким образом сдавать материал. В обоих случаях процедура для него безопасна, а организм полностью восстанавливается в течение месяца.
Стать донором костного мозга несложно и не опасно для здоровья, а все расходы, связанные с пересадкой, берет на себя сам регистр или благотворительные организации. Несмотря на это, в российских базах доноров недостаточно людей, чтобы каждый больной нашел своего донора: их должно быть как минимум в два раза больше. Это важно, потому что, несмотря на весь прогресс в науке и медицине, мы до сих пор не умеем искусственно синтезировать кровь. Сегодня помочь больному или пострадавшему человеку может только другой человек.
Делайте «Новую» вместе с нами!
В России введена военная цензура. Независимая журналистика под запретом. В этих условиях делать расследования из России и о России становится не просто сложнее, но и опаснее. Но мы продолжаем работу, потому что знаем, что наши читатели остаются свободными людьми. «Новая газета Европа» отчитывается только перед вами и зависит только от вас. Помогите нам оставаться антидотом от диктатуры — поддержите нас деньгами.
Нажимая кнопку «Поддержать», вы соглашаетесь с правилами обработки персональных данных.
Если вы захотите отписаться от регулярного пожертвования, напишите нам на почту: [email protected]
Если вы находитесь в России или имеете российское гражданство и собираетесь посещать страну, законы запрещают вам делать пожертвования «Новой-Европа».